Kroonisen munuaissairauden ja perioperatiivisten tulosten yhteys akuutin alaraajojen revaskularisaatioon
Aug 11, 2023
Tausta:
Tietoa kroonisen munuaissairauden etenemisen vaikutuksista akuutin raajaiskemian revaskularisoinnin jälkeisiin tuloksiin on vähän. Tässä tutkimuksessa tutkittiin kroonisen munuaissairauden yhteyttä sairaalassa kuolleisuuteen, amputaatioihin ja resurssien käyttöön akuutin raajaiskemian aiheuttaman revaskularisoinnin jälkeen käyttäen kansallisesti edustavaa kohorttia.Menetelmät:Vuoden 2016–Vuoden 2018 kansallisesta potilasnäytteestä selvitettiin kaikki aikuisten sairaalahoidot, joilla oli alaraajojen akuutti raajan iskemia ja jotka vaativat kirurgisia ja/tai endovaskulaarisia toimenpiteitä. Potilaat ryhmiteltiin kroonisen munuaissairauden esiintymisen ja sen vaikeusasteen mukaan: ei kroonista munuaissairautta, krooninen munuaissairaus 1–3 (kroonisen munuaissairauden vaiheet 1-3), krooninen munuaissairaus 4–5 (kroonisen munuaissairauden vaiheet 4–5) ja loppuvaiheen munuaissairaus. Monimuuttuvia logistisia ja lineaarisia malleja käytettiin arvioimaan kroonisen munuaissairauden vaiheen yhteyttä kiinnostaviin tuloksiin.Tulokset:Arviolta 82 610 potilaasta, jotka täyttivät tutkimuskriteerit, 14,8 prosentilla oli krooninen munuaissairaus (krooninen munuaissairaus1–3: 63,4%, krooninen munuaissairaus 4–5: 12,1 %, loppuvaiheen munuaissairaus: 24,5 %). Verrattuna niihin, joilla onkrooninen munuaissairaus, krooninen munuaissairauspotilaat olivat keskimäärin vanhempia, useammin naisia, ja heillä oli korkeampi mediaani Elixhauser Comorbidity Index. Thekroonisen munuaissairauden paheneminenliittyi tasoittamattoman kuolleisuuden asteittaiseen nousuun (4,7 % vuonnaei kroonista munuaissairautta12,6 %:iinloppuvaiheen munuaissairaus, P < 0,001). Riskin säätämisen jälkeen vain loppuvaiheen munuaissairaus liittyi lisääntyneeseen kuolleisuuden todennäköisyyteen (oikaistu kerroinsuhde 3,10, 95 %:n luottamusväli 2,28–4,22) ja raajan amputaatio (oikaistu kerroinsuhde 1,99, 95 %:n luottamusväli 1,59–2,48) verrattuna potilaisiin, joilla ei ole kroonista munuaistautia. Samoin eteneekroonisen munuaissairauden vaihelisäsi todennäköisyyttä pitkittyneelle oleskelulle ja suurempia sairaalahoitokustannuksia.Johtopäätös:Pitkälle kehittynytmunuaisten toimintahäiriöosoittivat huonompia perioperatiivisia tuloksia ja suurempia terveydenhuoltomenoja tutkimusväestössä. Nämälöydöksiätarkoittaa, että akuutin raajan iskemian revaskularisaatiossa toteutettavien laadun parantamistoimien tulisi kohdistua potilaisiin, joilla onkrooninen munuaissairaus 4–5 jaloppuvaiheen munuaissairaus.

KLIKKAAMALLA TÄSTÄ TUTUSTU TUTUSTUUN UUSIIN YHTEISIIN MUUNUTAISTAUTEISIIN
JOHDANTO
Krooninen munuaissairaus (CKD) sairastaa arviolta 26,3 miljoonaa aikuista Yhdysvalloissa, ja sen osuus on noin 114 miljardia dollaria Medicaren menoista vuosittain [1]. Munuaisoireiden lisäksiCKDliittyy vahvasti systeemiseen ateroskleroosiin,verisuonten kalkkiutuminen, ja tromboosi, mikä lisää potilaiden riskiä sairastuapostoperatiiviset komplikaatiot[2,3]. Tämä havainto on raportoitu useissa tutkimuksissa, joissa on tutkittu perioperatiivisia tuloksia kroonisesta munuaistautipotilaista, joille tehdään suuri sydänleikkaus ja muu kuin sydänleikkaus [4,5].
Akuutti raajan iskemia (ALI) on yksi yleisimmistä verisuonihätätapauksista, mikä johtuu alueellisen perfuusion äkillisestä heikkenemisestä, mikä johtaa erilaisiin ilmenemismuotoihin, jotka vaihtelevat kivusta kudosten menettämiseen. Aikaisemmissa töissä on raportoitu amputaatiomäärien olevan 15–50 % niillä, joilla on alaraajojen ALI [6]. Lisäksi CKD on osallisena merkittävästi korkeampiin amputaatio- ja takaisinottomääriin alaraajojen revaskularisaatiosta [7]. Saatavilla oleva kirjallisuus, jossa tarkastellaan kroonisen sairauden ja alaraajojen revaskularisaatioiden tuloksia ALI:n osalta, on kuitenkin yleensä niukkaa, se on vanhentunut, eikä se ota huomioon revaskularisaatiostrategioiden muuttunutta maisemaa viimeisen kahden vuosikymmenen aikana [8,9].
Lisäksi CKD:n vaikeusasteen yhteyttä alaraajojen revaskularisaatioon ei ole selvitetty. Tässä tutkimuksessa käytettiin kansallisesti edustavaa potilasryhmää tutkimaan CKD-vaiheen ja alaraajojen ALI:n sairastavien kliinisten tulosten välistä yhteyttä.
Oletimme, että kuolleisuuden, amputaatioiden ja resurssien käytön riski kasvaa asteittain kroonisen taudin vaikeusasteen myötä.

MENETELMÄT
Tämä oli retrospektiivinen tutkimus, jossa käytettiin vuosien 2016–2018 kansallista sairaalanäytettä (NIS). Terveydenhuollon tutkimus- ja laatuviraston ylläpitämä osana terveydenhuollon kustannus- ja käyttöprojektia, NIS on suurin kaikille maksaville potilaille suunnattu tietokanta, ja sen osuus on noin 97 % Yhdysvaltain sairaalahoidoista vuosittain. NIS kerää tietoja 48 osavaltion sairaalatietokannasta ja sisältää tietoja potilaiden demografisista tiedoista, sairaalan ominaisuuksista sekä diagnooseista ja toimenpiteistä käyttäen kansainvälisen tautiluokituksen kymmenennen painoksen (ICD{5}}) koodeja.
Kaikki aikuiset (yli 18-vuotiaat), joille tehtiin avoin kirurginen, endovaskulaarinen ja hybridi-revaskularisaatio alaraajojen ALI:n vuoksi, tunnistettiin käyttämällä ICD{1}}-diagnoosin ja toimenpidekoodien yhdistelmää (lisätaulukko 1). Kuten Kolte ym. ovat aiemmin raportoineet, sisällytimme sekä ei-selektiiviset että valinnaiset sairaalahoidot. Vaikka useimmat ALI-potilaat, joilla on raajaa uhkaavaa iskemiaa, otetaan ei-selektiivisesti, osaryhmä, jolla on heikompia oireita, voidaan joutua sairaalaan valinnaisesti. Sellaiset sisällyttämiskriteerit kattavat potilaat, joilla on uhattu raajoja ja peruuttamaton iskemia. tai elinkykyiset raajat, joilla on alaraajojen subakuutti iskemia [10]. Tietueet, jotka sisälsivät diagnostista angiografiaa ilman interventiota tai puuttuvat keskeiset tiedot, jätettiin pois (2,2 %) lisäanalyysistä (kuva 1).
Potilaiden ja sairaalan ominaisuudet, mukaan lukien ikä, sukupuoli, rotu, ensivakuutuksen maksaja, sairaalan alue ja opetustilanne, määritettiin NIS-tietosanakirjan [11] mukaan. Elixhauser Comorbidity Indexiä käytettiin taulukoimaan numeerisesti kohortin kroonisten liitännäissairauksien taakka [12]. ICD-10-diagnoosikoodeja käytettiin potilaiden jakamiseen ei-CKD:ksi (NCKD), CKD:n vaiheiksi 1–3 (CKD1–3), CKD:n vaiheiksi 4–5 (CKD4–5) ja loppuvaiheen munuaistautiin ( ESRD) ryhmät, kuten aiemmin on määritelty [4]. Merkittävä haittatapahtuma (MAE) määriteltiin kardiovaskulaaristen ja hengitysteiden komplikaatioiden yhdistelmäksi, kuten aiemmin on kuvattu muualla [13]. Sairaalakustannukset laskettiin soveltamalla keskuskohtaisia kustannus-maksusuhteita sairaalahoitomaksuihin ja oikaistu inflaatiolla vuoden 2018 henkilökohtaisen terveysindeksin avulla. Ensisijainen kiinnostava tulos oli sairaalakuolleisuus, kun taas toissijaisia päätepisteitä olivat alaraajan amputaatio, MAE, kotiuttaminen sekä oleskelun pituus (LOS) ja sairaalahoitokustannukset.
Kategoriset muuttujat raportoidaan suhteina (%) ja jatkuvat muuttujat mediaaneina kvartiilivälillä (IQR). Ryhmien välisiä eroja vertailtiin χ2- ja Kruskal–Wallis-testeillä. Monimuuttujalogistisia ja regressiomalleja kehitettiin arvioimaan CKD-vaiheen riippumatonta yhteyttä kiinnostaviin tuloksiin. Mallin kovariaatit valittiin käyttämällä Elastic Net -regulaatiota, joka vähentää kollineaarisuutta ja soveltaa rangaistuksia ylisovituksen lieventämiseksi. Lyhyesti sanottuna tämä muuttujien valintamenetelmä mahdollisti tilastollisesti merkittävien ja kliinisesti merkityksellisten muuttujien sisällyttämisen samalla kun se minimoi harhaan vähentämällä ennusteen riippuvuutta tietystä muuttujasta [14]. Regression tulokset raportoidaan oikaistuina kerroinsuhteina (AOR) tai beetakertoimina (s) 95 %:n luottamusvälillä (95 % CI:t). Kaikki tilastolliset analyysit suoritettiin käyttämällä Stata 16.1:tä (StataCorp, College Station, TX). Kalifornian yliopiston Los Angelesin Institutional Review Board katsoi tämän tutkimuksen olevan vapautettu täydellisestä arvioinnista.

TULOKSET
Potilaiden ominaisuudet, joille tehdään revaskularisaatio ALI:n vuoksi. Arviolta 82 610 potilaasta, jotka täyttivät sisällyttämiskriteerit, 14,8 %:lla oli CKD. Näistä potilaista suurimmalla osalla (63,4 %) oli CKD1-3, kun taas 12,1 %:lla ja 24,5 %:lla oli CKD4-5 ja ESRD-diagnoosi. Verrattuna NCKD-kolvereihinsa CKD-potilaat olivat keskimäärin vanhempia (72 [62–81] vs. 66 [57–74] vuotta, P < 0,001), olivat useammin naisia (45,5 % vs 41,2 %, P < 0,001). , ja sillä oli korkeampi mediaani Elixhauser Comorbidity Index (5 [4–6] vs 3 [2–4], P < 0,001). Lisäksi diabetes, verenpainetauti ja sepelvaltimotauti olivat yleisempiä kaikissa CKD-ryhmissä verrattuna NCKD:hen. Kuten lisätaulukosta 3 käy ilmi, ALI-potilailla käytetyt revaskularisaatiostrategiat käsittivät kirurgisen (52,6 %), endovaskulaarisen (36,7 %) ja hybridilähestymistavan (10,7 %). NCKD-kohortti joutui todennäköisemmin läpikirurgiseen revaskularisaatioon (53,5 % vs 35,8 %, P < 0,001), kun taas ESRD-potilaille tehtiin yleisemmin endovaskulaarinen lähestymistapa (52,7 % vs 37,3 %, P < 0,001). Taulukossa 1 on esitetty muiden potilaiden lähtötilanteen ja operatiivisten ominaisuuksien vertailu CKD-vaiheen mukaan.
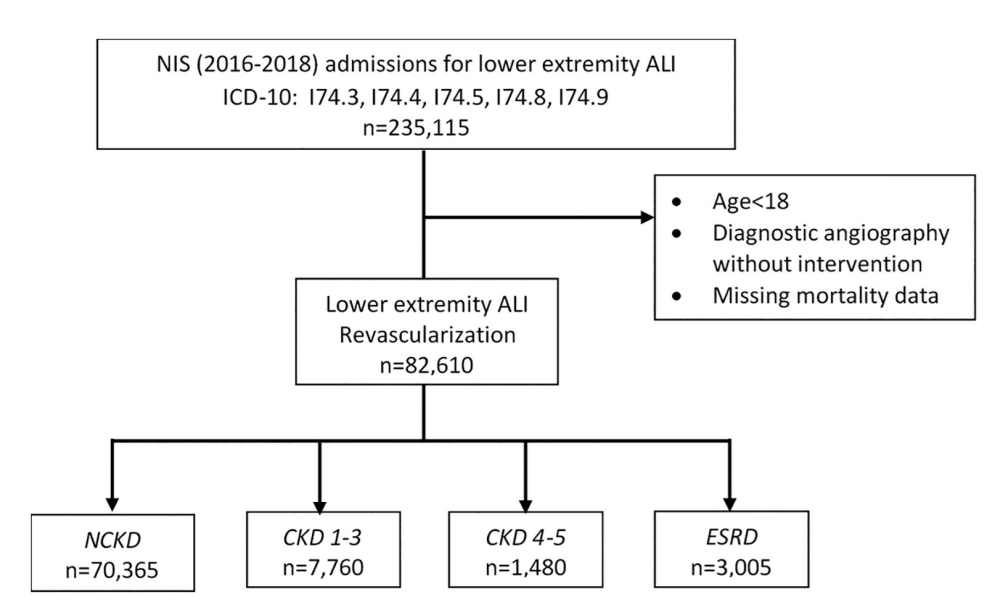
Kuva 1. Konsortidiagrammi, joka esittää sisällyttämis- ja poissulkemiskriteerit
Taulukko 1 Akuutin raajaiskemian vuoksi revaskularisaatioon saaneiden potilaiden ominaisuudet, jotka on kerrottu CKD-vaiheen mukaan

Oikaisemattomat tulokset ositettuina munuaisten vajaatoiminnan asteen mukaan. Sairaalakuolleisuus oli merkittävästi korkeampi CKD1–3 (6,1 %), CKD4–5 (10,1 %) ja ESRD (12,6 %) kohorteissa (taulukko 2). Vaikka akuutin siirteen tukkeutumisen yleinen esiintymistiheys potilailla, jotka saivat kirurgisen ohitusleikkauksen, oli 17,9 %, tämän komplikaation määrässä ei ollut eroja.CKD-vaiheet. Verrattuna muihin, niillä, joilla oli ESRD, oli korkein säätämätön alaraajan amputaatio (22,5 %) ja MAE (46,4 %). Lisäksi oleskelun pituus, indeksi sairaalahoidon kustannukset ja kotiutusten määrä lisääntyivät asteittain CKD-vaiheiden edetessä. Verrattuna NCKD:hen, ESRD:llä oli suurin ero menettäneissä oloissa (10 vs. 5 päivää, P < 0,001) ja sairaalahoitokustannusindeksissä ($43,000 vs. $28,000, P < 0,001).

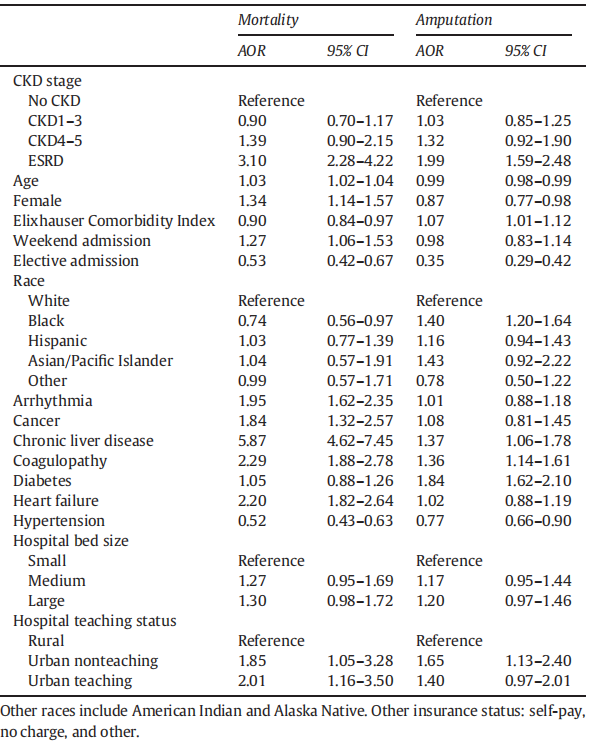
Riskipainotettu vaikutusMunuaisten toimintahäiriöpäälläKliiniset tuloksetja resurssien käyttö. Monimuuttujia sekaregressiomalleja kehitettiin ottamaan huomioon ryhmien väliset erot ja tunnistamaan riippumattomia kovariaattien assosiaatioita kiinnostavien tulosten kanssa. Riskin säätämisen jälkeen vain ESRD liittyi merkittävästi lisääntyneeseen kuolleisuuden todennäköisyyteen (AOR 3,10, 95 % CI 2,28–4,22, viite: NCKD). Kuten taulukosta 3 käy ilmi, useat muut lisääntyneeseen kuolleisuuden todennäköisyyteen liittyvät tekijät sisälsivät iän ikääntymisen, ei-valikon pääsyn, naisen sukupuolen ja valitut liitännäissairaudet. Lisäksi koagulopatia, sydämen vajaatoiminta ja maksasairaus olivat useiden olemassa olevien sairauksien joukossa, jotka liittyivät lisääntyneeseen kuolleisuuden todennäköisyyteen (taulukko 2).
Taulukko 2 Oikaisemattomat tulokset revaskularisoinnin jälkeen akuutin raajaiskemian vuoksi kroonisen taudin vaiheen mukaan

Loppuvaiheen munuaissairaus(AOR 1,99, 95 % CI 1,59–2,48), mutta ei CKD1–3 ja CKD4–5, liittyi lisääntyneeseen todennäköisyyteen alaraajan amputaatioon revaskularisoinnin jälkeen (kuva 2). Verrattuna NCKD:hen CKD4–5 (AOR 1,55, 95 % CI 1,18–2.{74}}3) ja ESRD (AOR 1,64, 95 % CI 1,35–2.{27}}) liittyivät suurempiin todennäköisyyksiin MAE (kuvio 3). Etenevä CKD-vaihe liittyi LOS:n asteittaiseen lisääntymiseen (kuvio 4, A). Suurin lisäys LOS-potilailla havaittiin loppuvaiheen sairauspotilailla ({{30}},6 päivää, 95 %:n luottamusväli 3,8–5,3, viite: NCKD). Suhteessa NCKD:hen CKD4–5 (+7,9 $00, 95 % CI 3,200–12 600) ja ESRD (+18 100 $, 95 %) CI 14 700–21 500) liittyi merkittävästi lisääntyneeseen LOS:iin potilastasolla (kuva 4, B). Lisäksi potilailla, joilla oli CKD4–5 (AOR 1,47, 95 % CI 1,08–2,01, viite: NCKD) ja ESRD (AOR 2,17, 95 % CI 1,73–2,72, viite: NCKD), oli suurempi todennäköisyys päästä hoitolaitokseen tai kotiin. terveys (taulukko 4). Lisäksi valinnaiseen vastaanottoon verrattuna ei-valittava pääsy liittyi merkitsevästi lisääntyneeseen kuolleisuuden todennäköisyyteen, raajan amputaatioon, MAE:hen, sairaalaresurssien käyttöindeksiin ja kotiutumiseen (lisätaulukko 4). Suonensisäinen lähestymistapa johti merkittävästi pienempään kuolleisuuden (AOR 0,28, 95 % CI 0,14–0,57) ja MAE:n (AOR 0,59, 95 % CI 0,38–0,92) todennäköisyyteen niillä ESRD-potilailla, joilla viittaus oli leikkaus (lisätaulukko 7).
Taulukko 3 Kuolleisuuteen ja amputaatioon liittyvät tekijät potilailla, joille tehdään revaskularisaatio alaraajojen akuutin raajan iskemian vuoksi